BAB
I
LANDASAN
TEORI
A.PENGERTIAN
Menurut
A.Aziz Alimul Hidayat, difteri merupakan penyakit infeksi yang dapat menyerang
pada saluran napas bagian atas disebabkan oleh kuman Corynebacterium diphteriae
yang bersifat gram positif, polimorf, dan tidak membentuk spora. Penyakit ini
mudah menyerang anak-anak melalui udara atau pada alat yang terkontaminasi.
Sedangkan menurut Sumarmo 2002,
difteri adalah suatu penyakit infeksi akut yang sangat menular, yang disebabkan
oleh Corynebacterium diptheriae dengan ditandai pembentukan pseudomembran pada
kulit dan atau mukosa.
Difteri adalah suatu penyakit akut
yang bersifat toxin-mediated disease dan disebabkan oleh kuman Corynebacterium
diphteriae. Nama kuman ini berasal dari bahasa Yunani, diphtera yang berarti
leather hide. Penyakit ini disebut pertama kali oleh Hyppocrates pada abad ke-5
SM dan epidemi pertama terjadi pada abad ke-6 oleh Aetius. Bakteri ini
ditemukan pertama kali pada membran penderita difteri tahun 1883 oleh Klebs.
Antitoksin ditemukan pertama kali pada akhir abad ke-19, sedangkan toksoid
dibuat sekitar tahun 1920. (Vivian, 2010)
B.KLASIFIKASI
Menurut Sumarmo 2002, klasifikasi difteri
berdasarkan letaknya dibedakan menjadi 4 yaitu:
1. Difteri hidung
2. Difteri tonsil faring
3. Difteri laring
4. Difteri kulit, vulvovaginal,
konjungtiva, dan telinga
1.
Difteri hidung
Difteri
yang terjadi di hidung, pada awalnya menyerupai commond cold dengan gejala
pilek ringan tanpa atau disertai gejala sistemik ringan. Sekret hidung
berangsur menjadi serosanguinus dan
kemudian mukopurulen menyebabkan lecet pada nares dan bibir atas. Pada
pemeriksaan tampak membran putih pada daerah septum nasi. Absorbsi toksin
sangat lambat dan gejala sistemik yang timbul tidak nyata sehingga diagnosis
lambat dibuat.
2.
Difteri tonsil faring
Difteri
yang ditandai dengan anoreksia, malaise, demam ringan dan nyeri menelan. Dalam
1-2 hari kemudian timbul membrane yang melekat, berwarna putih kelabu dapat
menutup tonsil dan dinding faring, meluas ke uvula dan palatum molle atau
kebawah ke laring dan trakea. Usaha melepaskan membrane akan mengakibatkan
perdarahan.
3. Difteri laring
Difteria
laring biasanya merupakan perluasan difteri faring. Pda difteri primer gejala
toksik kurang nyata, oleh karena mukosa laring mempunyai daya serap toksin yang
rendah dibandingkan mukosa faring sehingga gejala obstruksi saluran nafas atas
lebih mencolok. Gejala klinis difteri laring sukar untuk dibedakan dengan tipe infectius
croups yang lain, seperti nafas bunyi, stridor yang progresif, suara
parau dan batuk kering. Pada obstruksi laring yang berat terdapat retraksi
suprasternal, interkostal dan supraklavikular. Bila terjadi pelepasan membran
yang menutup jalan nafas bisa terjadi kematian mendadak.
4. Difteri kulit, vulvovaginal,
konjungtiva, dan telinga
Difteria kulit, difteria vulvovaginal, diftera
konjungtiva dan difteri telinga merupakan tipe difteri yang tidak lazim.
Difteri kulit berupa tukak di kulit, tetapi jelas dan terdapat membran pada
dasarnya. Kelainan cenderung menahun. Difteri pada mata dengan lesi pada konjungtiva
berupa kemerahan, edema dan membran pada konjungtiva palpebra. Pada telinga
berupa otitis eksterna dan sekret purulen dan berbau.
C.ETIOLOGI
Menurut
Sumarmo 2002, penyebab difteri adalah bakteri
Corynebacterium diphteriae, bakteri gram positif yang bersifat
polimorf, tidak bergerak dan tidak membentuk spora. Pewarna sediaan langsung
dengan biru metilen atau biru toluidin. Basil ini dapat ditemukan dengan
sediaan langsung dari lesi. Dengan pewarnaan, kuman bisa tampak dalam susunan
palisade, bentuk L atau V, atau merupakan kelompok dengan formasi mirip huruf
cina. Kuman tumbuh secara aerob, bisa dalam media sederhana, tetapi lebih baik
dalam media yang mengandung K-tellurit atau media Loeffler. Pada membran
mukosa manusia C.diphteriae dapat hidup bersama-sama dengan kuman
diphteroid saprofit yang mempunyai morfologi serupa, sehingga untuk membedakan
kadang-kadang diperlukan pemeriksaan khusus dengan cara fermentasi glikogen,
kanji,glukosa, maltosa dan sukrosa.
Menurut
bentuk, besar, dan warna koloni yang terbentuk, dapat dibedakan 3 jenis basil
yang dapat memproduksi toksin yaitu, gravis, intermediate, dan mitis.
a. Gravis, koloninya besar, kasar, irregular,
berwarna abu-abu dan tidak menimbulkan hemolisis eritrosit.
b. Mitis, koloninya kecil, halus, warna hitam,
konveks, dan dapat menimbulkan hemolisis eritrosit.
c. Intermediate,
koloninya
kecil, halus, mempunyai bintik hitam di tengahnya dan dapat menimbulkan
hemolisis eritrosit.
D.MANIFESTASI
KLINIS
Tanda gejala dari difteri
menurut Sumarmo 2002, yaitu tergantung pada lokasi tempat infeksi, imunitas
pasien, ada tidaknya toksin dalam sirkulasi darah.
Gejala klinis: Masa tunas antara 1-6 hari
Gejala umum:
1. Demam
2. Pilek
3. Sesak napas
4. Batuk
E.PATOFISIOLOGI
Bakteri
C.diphtheriae masuk melalui mukosa/kulit, melekat serta berkembang biak pada
permukaan mukosa saluran napas bagian atas dan mulai memproduksi toksin yang
merembes ke sekeliling serta selanjutnya menyebar ke seluruh tubuh melalui
pembuluh limpa dan pembuluh darah.efek toksin pada jaringan tubuh manusia
adalah hambatan pembentukan protein dalam sel. Kuman membentuk pseudomembran
dan melepaskan eksotoksin. Pseudomembran timbul local dan menjalar dari laring,
faring dan saluran nafas atas. Kelenjar getah bening akan tampak membengkak dan
mengandung toksin. Eksotoksin bila mengenai otot jantung akan mengakibatkan
terjadinya miokarditis dan timbul paralysis otot-otot pernafasan bila mengenai
jaringan syaraf. Sumbatan pada jalan nafas sering terjadi akibat dari
pseudomembran pada laring dan trachea menyebabkan kondisi yang fatal.
Pada
pseudomembran kadang-kadang dapat terjadi infeksi sekunder dengan bakteri
(misalnya Streptococcus pyogenes). Membrane dan jaringan edematous dapat
menyumbat jalan napas. Gangguan pernapasan dapat terjadi dengan perluasan
penyakit ke dalam laring atau cabang trakeo-bronkus. Toksin yang diedarkan
dalam tubuh bias mengakibatkan kerusakan pada setiap organ, terutama jantung,
saraf dan ginjal. Antitoksin difteri hanya berpengaruh pada toksin yang bebas
atau yang terabsorbsi pada sel, tetapi tidak menetralisasi apabila toksin telah
melakukan penetrasi ke dalam sel. Setelah toksin terfiksasi dalam sel, terdapat
masa laten yang bervariasi sebelum timbulnya manifestasi klinis. Miokarditis
biasanya terjadi dalam 10-14 hari, manifestasi sraf pada umumnya terjadi
setelah 3-7 minggu. Kelainan patologik yang mencolok adalah nekrosis toksis dan
degenerasi hialin pada bermacam-macam organ dan jaringan. Pada jantung tampak
edema, kongesti, infiltrasi sel mononuclear pada serat otot dan fibrosis
interstisial. Pada saraf tampak neuritis toksik dengan degenerasi lemak pada
selaput myelin. Nekrosis hati bias disertai gejala hipoglikemia kadang-kadang
tampak perdarahan adrenal dan nekrosis tubular akut pada ginjal.
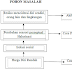
F.PATHWAY
G.PENATALAKSANAAN
Tujuan pengobatan penderita difteri,
menurut Sumarmo 2002 ialah untuk menginaktivasi toksin yang belum terikat
secepatnya, mencegah dan menguasahakan agar penyulit yang terjadi minimal,
mengeliminasi C. diphtheriae untuk mencegah penularan serta mengobati infeksi
penyerta dan penyulit difteria.
Penatalaksanaan
umum:
a. Pasien diisolasi sampai masa akut
terlampaui selama 2-3 minggu
b.Istirahat tirah baring selama kurang
lebih 2-3 minggu
c. Pemberian cairan dan diet yang
adekuat.
Bentuk
makanan disesuaikan dengan toleransi, untuk hal ini dapat diberikan makanan
lunak, saring/cair, bila perlu sonde lambung jika ada kesukaran menelan (terutama
pada paralysisis palatum molle dan otot-otot faring).
d. Jamin kemudahan defekasi. Jika perlu
berikan obat-obat pembantu defekasi (klisma, laksansia, stool softener) untuk
mencegah mengedan berlebihan.
e. Berikan oksigen apabila ada tanda-tanda
obstruksi jalan napas.
Penatalaksanaan khusus:
a. Antitoksin : Anti Diphtheriae Serum
(ADS)
Antitoksin harus diberikan segera
setelah diagnosis difteria. Dengan pemberian antitoksin pada hari pertama,
angka kematian pada penderita kurang dari 1 %. Namun dengan penundaan lebih
dari hari ke 6, angka kematian ini bisa meningkat sampai 30 %.
Sebelum pemberian ADS harus
dilakukan uji kulit dan amat terlebih dahulu, oleh karena pada pemberian ADS
dapat terjadi reaksi anafilaktik, sehingga harus disediakan larutan adrenalin
a:1000 dalam semprit. Uji kulit dilakukan dengan penyuntikan 0,1 ml ADS dalam
larutan garam fisiologis 1:1000 secara intrakutan. Hasil positif bila dalam 20
menit terjadi induraksi >10 mm. Uji mata dilakukan dengan meneteskan 1 tetes
larutan serum 1:10 dalam garam fisiologis. Pada mata yang lain diteteskan garam
fisiologis. Hasil positif bila dalam 20 menit tampak gejala hiperemis pada
konjungtiva bulbi dan lakrimasi. Bila uji kulit dan mata positif, ADS diberikan
dengan cara desensitisasi (Besredka). Bila uji hipersensitivitas tersebut
diatas negative, ADS harus diberikan sekaligus secara intravena. Dosis ADS
ditentukan secara empiris berdasarkan berat penyakit dan lama sakit, tidak
tergantung pada berat badan pasien, berkisar antara 20.000-120.000 KI. Pemebrian
ADS intravena dalam larutan fisiologis atau 100 ml glukosa 5 % dalam 1-2 jam.
Pengamatan terhadap kemungkinan efek samping obat/reaksi sakal dilakukan selama
pemberian antitoksin dan selama 2 jam berikutnya. Demikian pula perlu dimonitor
terjadinya reaksi hipersensitivitas lambat (serum sickness)
Dosis ADS menurut lokasi membrane
dan lama sakit
Tipe difteria
|
Dosis ADS (KI)
|
Cara Pemberian
|
Difteria hidung
|
20.000
|
Intramuscular
|
Difteria tonsil
|
40.000
|
Intramuscular atau intravena
|
Difteria faring
|
40.000
|
Intramuscular atau intravena
|
Difteria laring
|
40.000
|
Intramuscular atau intravena
|
Kombinasi lokasi diatas
|
80.000
|
Intravena
|
Difteria + penyulit, bullneck
|
80.000-100.000
|
Intravena
|
Trelambat berobat (> 72 jam),
lokasi dimana saja
|
80.000-100.000
|
Intravena
|
b.Antibiotik
Antibiotik
diberikan bukan sebagai pengganti antitoksin, melainkan untuk membunuh bakteri
dan menghentikan produksi toksin. Penisilin prokain 50.000-100.000 KI/kgBB/hari
selama 10 hari, bila terdapat riwayat hipersensitivitas penisilin diberikan
eritrosmisin 40 mg/kgBB/hari.
c. Kortikosteroid
Belum terdapat persamaan pendapat
mengenai kegunaan obat ini pada difteria. Dianjurkan kortikosteroid diberikan
pada kasus difteria yang disertai dengan gejala obstruksi saluran napas bagian
atas (dapat disertai atau tidak bullneck) dan bila terdapat penyulit
miokarditis. Pemberian kortikosteroid untuk mencegah miokarditis ternyata tidak
terbukti. Dapat
diberikan prednison 2
mg/kgbb/hari,selama 3 minggu yang kemudian dihentikan secara bertahap.
PENCEGAHAN
Pencegahan
secara umum dengan menjaga kebersihan dan memberikan pengetahuan tentang bahaya
difteria bagi anak. Pada umumnya setelah seseorang anak menderita difteria,
kekebalan terhadap penyakit ini sangat rendah sehingga perlu imunisasi. Pencegahan
secara khusus terdiri dari imunisasi DPT dan pengobatan karier. Seorang anak
yang telah mendapat imunisasi difteria lengkap, mempunyai antibody terhadap
toksin difteria tetapi tidak mempunyai antibody terhadap organismenya. Keadaan
demikian memungkinkan seseorang menjadi pengidap difteria dalam nasofaringnya
(karier) atau menderita difteria ringan.
H.PEMERIKSAAN
PENUNJANG
Menurut FKUI tahun 2007,
dapat diketahui terkena difteria yaitu dengan dilakukannya
pemeriksaan-pemeriksaan sebagai berikut:
- Bakteriologik.
Preparat apusan kuman difteri dari bahan apusan mukosa hidung dan
tenggorok (nasofaringeal swab)
- Darah
rutin : Hb, leukosit, hitung jenis, eritrosit, albumin
- Urin
lengkap : aspek, protein dan sedimen
- Enzim
CPK, segera saat masuk RS
- Ureum
dan kreatinin (bila dicurigai ada komplikasi ginjal)
- EKG
secara berkala untuk mendeteksi toksin basil menyerang sel otot jantung
dilakukan sejak hari 1 perawatan lalu minimal 1x seminggu, kecuali bila
ada indikasi biasa dilakukan 2-3x seminggu.
- Tes
schick
Uji Schick ialah pemeriksaan untuk
mengetahui apakah seseorang telah mengandung antitoksin. Dengan titer
antitoksin 0,03ml satuan per millimeter darah cukup dapat menahan infeksi
difteria. Untuk pemeriksaan ini digunakan dosis 1/50 MLD yang diberikan intrakutan
dalam bentuk larutan yang telah diencerkan sebanyak 0.1 ml. pada seseorang yang
tidak mengandung antitoksin, akan timbul vesikel pada bekas suntikan dan hilang
setelah beberapa minggu. Pada yang mengandung antitoksin rendah, uji Schick
dapat positif, pada bekas suntikan timbul warna merah kecoklatan dalam 24 jam.
Uji Schick dikatakan negatif bila tidak didapatkan reaksi apapun pada tempat
suntikan dan ini terdapat pada orang dengan imunitas atau mengandung antitoksin
yang tinggi. Positif palsu terjadi akibat reaksi alergi terhadap protein
antitoksin yang akan menghilang dalam 72 jam.
Uji ini berguna untuk mendiagnosis
kasus-kasus difteri ringan dan kasus-kasus yang mengalami kontak dengan
difteri, sehingga diobati dengan sempurna. Cara melakukan Schick test ialah,
sebanyak 0,1 ml toksin difetri disuntikkan intrakutan pada lengan klien, pada
lengan yang lain disuntikkan toksin yang sudah dipanaskan (kontrol). Reaksi
dibaca pada hari ke-45, hasilnya positif bila terjadi indurasi eritema yang
diameternya 10mm atau lebih pada tempat suntikkan. Hasil positif berarti adanya
antitoksin difteri dalam serumnya (menderita difteri). (Sumarmo: 2008)
I.PENGKAJIAN
Menurut Doengoes, E Marlynn 1999,
pengkajian keperawatannya meliputi:
1. Anamnese
2. Keluhan utama
Anak dengan difteri keluhan utamanya
biasanya sesak napas dan demam
3. Riwayat kesehatan sekarang
Klien
mengalami demam yang tidak terlalu tinggi, lesu, pucat, sakit kepala, anoreksia
4. Riwayat
kesehatan dahulu
Klien
mengalami peradangan kronis pada tonsil, sinus, faring, laring, dan saluran
nafas atas dan mengalami pilek dengan sekret bercampur darah.
5. Riwayat
kesehatan keluarga
Adanya
keluarga yang mengalami difteri
6. Pemeriksaan
fisik
a. B1: Breathing (Respiratory System)
Pernapasan tidak efektif (Sesak
nafas)
b. B2: Blood (Cardiovascular system)
Didapatkan tachicardi
c. B3: Brain (Nervous system)
Normal
d.
B4:
Bladder (Genitourinary system)
Normal
e. B5: Bowel (Gastrointestinal System)
Anorexia, nyeri menelan, kekurangan
nutrisi
f. B6: Bone (Bone-Muscle-Integument)
Lemah pada lengan, turgor kulit jelek
J.DIAGNOSA
DAN INTERVENSI KEPERAWATAN
Diagnosa atau masalah keperawatan
yang terjadi pada anak dengan difteri menurut Aziz Alimul Hidayat 2010 adalah
sebagai berikut:
- Ketidakefektifan jalan napas
berhubungan dengan obstruksi jalan nafas akibat pembengkakan.
Tujuan:
Pasien mampu bernafas tetap pada batas normal
Kriteria Hasil:
a.
Tidak
terjadi Obstruksi jalan nafas
b.
Pernapasan
tetap pada batas normal
No
|
Intervensi
|
Rasional
|
1.
|
Monitor
perubahan frekuensi napas, kedalaman, dan tipe pernapasan
|
Mempengaruhi pilihan keefektifan
intervensi
|
2.
|
Berikan
oksigenasi sesuai dengan ketentuan
|
Mempertahankan
kebutuhan oksigen yang maksimal bagi pasien
|
3.
|
Atur
posisi dengan membaringkan setengah duduk (semi fowler)
|
Memudahkan
pernapasan pasien
|
4.
|
Kolaborasi
dengan dokter pemberian ADS
|
Menetralisir
toksin sehingga mengurangi peradangan
|
2.
Ketidakseimbangan nutrisi kurang dari kebutuhan berhubungan
dengan gangguan menelan dan anoreksia
Tujuan: Meningkatkan nafsu
makan sehingga kebutuhan nutrisi terpenuhi
Kriteria hasil:
a. Klien
dapat meningkat berat badan sesuai tujuan
b. Klien
tidak mengalami tanda-tanda malnutrisi
No.
|
Intervensi
|
Rasional
|
1.
|
Kaji kemampuan pasien
untuk mengunyah, menelan
|
Menentukan
pilihan makanan yang tepat.
|
2.
|
Berikan makan sedikit dan sering hingga jumlah asupan
nutrisi tercukupi
|
Meningkatkan
asupan nutrisi
|
3.
|
Berikan diet dalam bentuk hangat dan sediaan lunak/bubur
serta penyajian yang menarik
|
Meningkatkan nafsu makan
|
4.
|
Pemasangan NGT
|
Mempermudah masukan nutrisi
|
5.
|
Kolaborasi dengan ahli gizi
|
Memberikan asupan nutrisis yang
sesuai dengan kondisi anak
|
3. Nyeri berhubungan dengan proses
patologis
Tujuan: memberikan kenyamanan pada
anak sehingga anak mampu menoleransi nyeri hingga batas toleransi nyeri.
Kriteria hasil:
a. Nyeri dapat berkurang
b. Klien dapat istirahat dengan nyaman
No
|
Intervensi
|
Rasional
|
1.
|
Berikan mainan-mainan pada anak
|
Mengalihkan perasaan nyeri yang
dialami
|
2.
|
Monitor perubahan nyeri dan tanda vital
|
Mempengaruhi
pilihan keefektifan intervensi
|
3.
|
Latih tehnik relaksasi
|
Mengurangi nyeri yang dialami
|
4.
|
Libatkan orang tua dalam perawatan anak
|
Memberikan kenyamanan pada anak
|
5.
|
Kolaborasi dengan dokter pemberian pbat analgetik dan
antibiotik
|
Menurunkan intensitas nyeri
|
4. Resiko terjadinya komplikasi yang disebakan
oleh kuman difteri yang masuk ke dalam tubuh
Tujuan: mencegah terjadinya
komplikasi lebih lanjut dengan cara memperbaiki dan meningkatkan kekebalan
tubuh anak
Kriteria hasil:
a. Tidak terjadi komplikasi
b. Kekebalan anak berangsur membaik
No
|
Intervensi
|
Rasional
|
1.
|
Monitor adanya tanda komplikasi dan tanda vital
|
Mempengaruhi
pilihan keefektifan intervensi dan mengetahui adakah komplikasi
|
2.
|
Berikan perawatan isolasi
|
Memberikan kenyamanan pada pasien
|
3.
|
Kolaborasi dengan dokter dalam pemberian ADS
|
Meningkatkan penyembuhan pasien
|
4.
|
Berikan istirahat total selama kurang lebih 3 minggu
|
Meningkatkan penyembuhan pasien
|
5.
|
Kolaborasikan dalam tindakan pengobatan khususnya pada
miokarditis, kelainan saraf dan ginjal
|
Mengurangi resiko komplikasi
|
Daftar
Pustaka
Hidayat, A. Aziz Alimul.2010.Pengantar Ilmu Keperawatan Anak.
Jakarta:Salemba Medika.
Doengoes, E Marlynn,dkk.1999. Rencana Asuhan Keperawatan edisi
3 penterjemah Monica Ester.Jakarta:EGC
Staf
Pengajar IKA FKUI. 2007. Ilmu Kesehatan Anak. Vol.2. Infomedika: Jakarta
Sumarmo.2002.Buku Ajar Ilmu Kesehatan Anak.Jakarta:FKUI
Vivian, Nanny Lia Dewi. 2010. Asuhan Neonatus, Bayi, Anak dan Balita.
Jakarta:Salemba
Medika